NEUROMODULATION SACREE
Définition
La Neuromodulation Sacrée
Introduction
La neuromodulation sacrée est un système de stimulation par électrodes. Elle constitue un traitement de l’incontinence urinaire en cas de résistances aux traitements traditionnels ou d’intolérance.
La neuromodulation des racines sacrées est une thérapie existante depuis le début des années 90 et est utilisée par plus de 325 000 patients dans le monde.
Principe de la neuromodulation sacrée
Ce traitement consiste à stimuler les racines sacrées (S3) par un faible courant électrique continu. Les racines sacrées S3 sont des nerfs situés près de la moelle épinière, au niveau du bas du dos. Ils innervent les muscles responsables de la continence.
Le traitement est conservateur (aucune structure anatomique n’est détruite ou abîmée) et est réversible. Ses effets s’arrêtent avec l’arrêt du stimulateur si cela est nécessaire.
Cette solution thérapeutique permet d’effectuer un premier test avant de choisir de manière définitive l’implantation du neuromodulateur et déterminer si le patient est répondeur à la thérapie.
La mise en place de cette thérapie se fait en deux temps : phase de test et implantation.
La Phase de test
Elle consiste à mettre une électrode lors d’une intervention chirurgicale rapide, et peut être réalisée en ambulatoire (hospitalisation sur la journée).
La durée du test est de 2 semaines environ et permet de déterminer l’efficacité de la thérapie.
Qu’est-ce qu’un test efficace ? Il s’agit d’une amélioration d’au moins 50% des symptômes et de la gêne ressentie. L’évaluation est réalisée à l’aide d’un calendrier mictionnel et d’un questionnaire de qualité de vie .
En cas de succès de la phase de test, le médecin peut procéder à l’implantation définitive (mise en place du neuromodulateur) avec l’accord du patient. En cas d’échec, l’électrode est retirée.
vidéo explicative: https://www.urofrance.org/wp-content/uploads/2022/12/UC202113860aFF-NMS-Video-Phase-Evaluation-HD-SOUS-TITRES.mp4
La Phase d’implantation
Cette deuxième phase est généralement courte, elle consiste en une opération de moins d’une heure et se concrétise par la mise en place du neuromodulateur. Il sera logé sous la peau au-dessus de la fesse avec une durée de vie de plusieurs années.
vidéo explicative: https://www.urofrance.org/wp-content/uploads/2022/12/UC202119951aFF-NMS-Video-Phase-Implantation-HD-SOUS-TITRES.mp4
BALLONNETS PERIURETRAUX PROACT
Définition
Les ballonnets péri-urétraux ProACT sont indiqués dans les incontinences urinaires liés à une faiblesse du sphincter urinaire. Leur remboursement n’est actuellement validé que chez les hommes.
L’indication la plus fréquente est l’incontinence survenant dans les suites d’une intervention sur la prostate.
Ils sont mis en place par deux courtes incisions situées sous les bourses et leur positionnement est contrôlé à l’aide d’une caméra placée dans la vessie (le fibroscope) et à l’aide de radiographies.
Habituellement, la procédure est réalisée en hospitalisation de jour.
Les ballonnets ont pour objectifs de comprimer l’urètre et sont progressivement gonflés en consultation afin d’obtenir une continence satisfaisante.
Chirurgie Ambulatoire
HoLEP (Enucléation Laser de Prostate)
Définition
HoLEP signifie en français Enucléation de la Prostate par Laser Holmium (Holmium Laser Enucleation of Prostate).
Cette intervention est proposée lorsque l'homme n'arrive plus à uriner correctement, malgré un traitement médical bien suivi, à cause d'une augmentation du volume de la prostate (adénome). On ne parle pas de cancer.
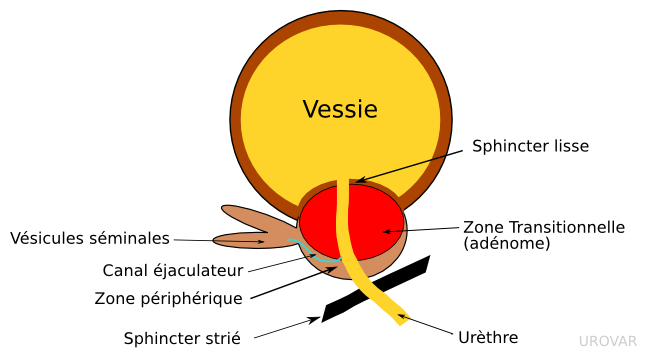
Seule la partie interne de la prostate est retirée (comme une orange, dont on ne retire que la pulpe), à la différence de la Prostatectomie Radicale où la glande entière est retirée pour le cancer de la prostate. C'est pourquoi le PSA n'est jamais nul après l'intervention et que les érections ne sont en théorie pas altérées.
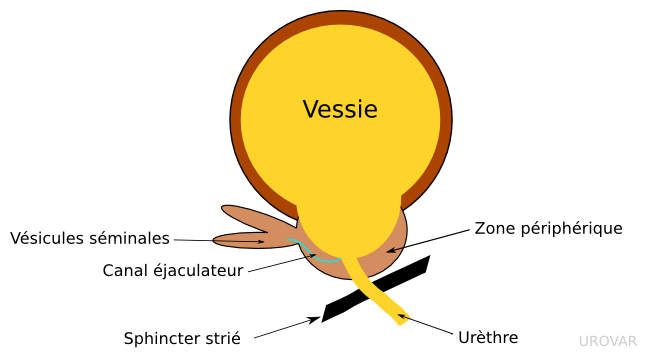
Le principe est le même que pour l'adénomectomie voie haute : on décolle (énuclée) l'adénome en utilisant un appareil endoscopique équipé d'une fibre laser qui sectionne et coagule.
La différence technique tient à l'absence d'ouverture de la vessie et donc du ventre, car les fragments sont découpés en fins morceaux pour pouvoir être enlevés par les voies naturelles (morcellation).
C'est aussi différent de la vaporisation laser de la prostate (dite «Greenlight» ou «PVP») qui est plus efficace pour les petits volumes mais moins pour les gros adénomes. La technique HoLEP est aussi plus «anatomique».
L'intérêt réside dans les suites opératoires : l'hospitalisation est réduite : on passe de 5-7 jours à 2 jours (voire dans certains cas, en ambulatoire). Surtout, le taux de transfusion passe de 5-10% pour l'adénomectomie voie haute, à moins de 2%.
Quant aux suites opératoires, elles sont proches des autres techniques, avec le taux de récidive le plus faible. En revanche, cette technique expose à une irritation post-opératoire un peu plus importante, mais qui reste transitoire.
Fiche(s) d'information à télécharger
La technique HoLEP étant encore peu diffusée en France, il n'y a pas de fiche spécifique.
Télécharger le document d'information de l'Association Française d'Urologie :
• Traitement par laser de l’hypertrophie bénigne de la prostate (adénome de la prostate)
Chirurgie Robotisée DA VINCI ®
GENERALITES
Le système Da Vinci® est une plate-forme robotisée sophistiquée qui multiplie les possibilités de gestes techniques précis lors d’interventions complexes et délicates, par voie mini-invasive. Le nombre et la taille des incisions est similaire à la cœlioscopie classique.
Le système robotisé Da Vinci confère au chirurgien des instruments miniatures articulés et une vision haute définition en 3D avec zoom intégré.
Le chirurgien est confortablement installé derrière une console, ce qui lui permet de pratiquer des gestes longs ou difficiles en réduisant la fatigue. Un ensemble de bras articulés est placé au dessus du patient, qui reproduit les mouvements du chirurgien.
![]()
Le robot permet de convertir de façon extrêmement précise les mouvements opératoires du chirurgien, à l’échelle du corps humain. Le système ne peut pas se substituer au chirurgien : il n’est pas programmable et est incapable de décisions autonomes.
Exemple : Film d'un origami d'un centimètre environ plié par robot
Bien que de nombreuses études scientifiques internationales ont validé la fiabilité du système chirurgical Da Vinci en chirurgie peu invasive, les résultats peuvent varier d’un patient à l’autre. Toute intervention chirurgicale expose à des complications, parfois majeures, quelle que soit la technique choisie. Votre chirurgien doit vous exposer les intérêts et inconvénients des traitements et de la technique choisie.
En effet, le système Di Vinci n’est pas toujours adapté à tous les patients et à toutes les pathologies. Le système robotisé Da Vinci permet de réaliser certaines interventions qui existent déjà en chirurgie ouverte et en cœlioscopie (laparoscopie). Seul votre chirurgien peut décider de l’utilité de la technique robotique.
Lire la suite…
Laser et Prostate
Afin de désobstruer l’urèthre et permettre aux hommes de mieux uriner, on propose une intervention consistant à enlever l’adénome, et ce, depuis plusieurs siècles.
Elle consiste à énucléer (retirer en un morceau) ou réséquer (enlever par petits morceaux) l’adénome par voie haute (laparotomie), ou par endoscopie (avec un appareil qui passe par l’urèthre et sans ouverture de la peau). Dans ce cas, on utilise le courant électrique pour couper et coaguler.
Plus récemment, on a introduit le laser qui permet de vaporiser, couper et coaguler de façon plus fine et plus efficace. Le but initial était d’opérer des patients sous anticoagulants, là où la chirurgie “électrique” était plus hémorragique.
De plus en plus de centres utilisent cette technique. Les indications s’étendent aussi aux patients sans traitement anticoagulant, car les durées d’hospitalisation ont été réduites significativement.
Il existe 3 types de lasers utilisés en urologie qui permettent, en fonction de leur longueur d’onde spécifique, de détruire les calculs, vaporiser ou couper et coaguler les tissus. Pour la prostate, on utilise :
- Holmium,
- Thulium
- Greenlight (KTP, HPS et XPS).
D’autres formes existent mais sont limitées à quelques expérimentations pour l’instant.
Principe du laser
La lumière, comme l’électricité, correspond à de l’énergie. Le laser est une concentration importante de lumière dans un tout petit faisceau, ce qui augmente nettement l’énergie délivrée.
Lorsque cette énergie change de milieu (contact avec les cellules par exemple), elle va être soit réflechie, soit transmise, soit diffusée localement. Il en est de même lorsqu’on éclaire un étang avec une lampe torche.
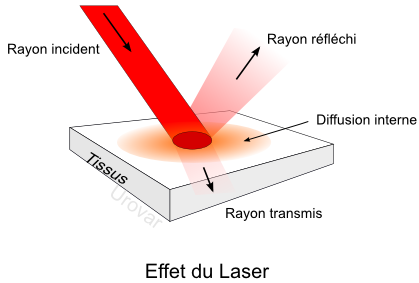
C’est l’absorption du rayon transmis qui détermine l’effet chirurgical. Elle est liée à la longueur d’onde.
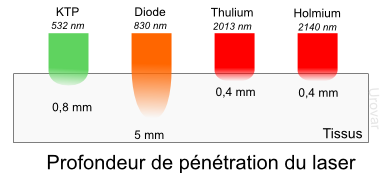
Selon la température obtenue, l’effet change :
42-65°C Dénaturation des protéines
70°C Rétraction des artères et veines
100°C Déshydratation cellulaire
250°C Carbonisation
300°C Vaporisation
L’utilisation du laser pour la prostate permet l'emploi d’un endoscope classique. La fibre est alors posée au contact de l’adénome afin soit de vaporiser les tissus, soit de sectionner et coaguler.
Lire la suite…
Dérivations Urinaires Continentes
Après une cystectomie (ablation de la vessie) pour cancer de vessie ou en cas de vessie détruite qui fait prendre le risque de destruction des reins, il est nécessaire que l'élimination des urines puisse continuer à se faire.
Pour cela, il faut que l'écoulement se fasse soit directement à l'exterieur, soit par l'intermédiaire d'un réservoir. Depuis plus de 30 ans, de nombreuses techniques ont vu le jour. Mais seules certaines se sont imposées comme des standards.
Remplacement vésical / Néovessie /Vessie orthotopique
Dans l'absolu, c'est la dérivation idéale : la vessie enlevée est remplacée par une poche crée à partir d'un morceau d'intestin et permet d'aller uriner normalement.
Il n'y a pas de stomie (orifice cutané) et donc toutes les activités sont possibles.
Il existe des impératifs à respecter pour pouvoir pratiquer cette intervention, à commencer par les possibilités techniques : l'intestion doit être descendu au maximum dans le petit bassin, sans être trop tendu et garder un réseau artériel de bonne qualité. Ensuite, il faut certain que le patient pourra comprendre et mettre en œuvre une rééducation de plusieurs mois. Dans le cas contraire, la dérivation de Bricker est préférée.
Il existe de nombreux types de néovessies, mais toutes sont des évolutions de l'intervention de Camey, première technique de remplacement vésical, du nom de son inventeur, chirurgien français.
Vingt centimètres d'intestin sont prélevés et descendus tels quels dans le petit bassin. L'urèthre est suturé au milieu et les uretères à chaque extrémité.
De nos jours, cette technique a été abandonnée car les pressions retrouvées lors des contractions intestinales sont beaucoup trop élevées pour le rein et le drainage urinaire. Elle a été remplacée par la vessie dite de Camey 2 : l'intestin (plus long) était ouvert puis replié dans l'autre sens, afin de réduire l'effet des contractions intestinales.
De nos jours, l'intestin prélevé est ouvert et sa forme remodelée pour obtenir une poche de 300 ml environ, dans laquelle les contractions sont réparties pour garder une pression basse. De nombreuses variantes existent, dont les plus courantes sont les vessies de Hautmann, Studer ou Padovana.
Un morceau de l'intestin grêle (80 cm) est isolé, après s'être assuré de la bonne qualité des vaisseaux.
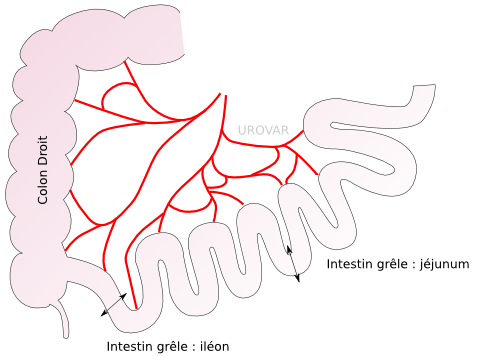
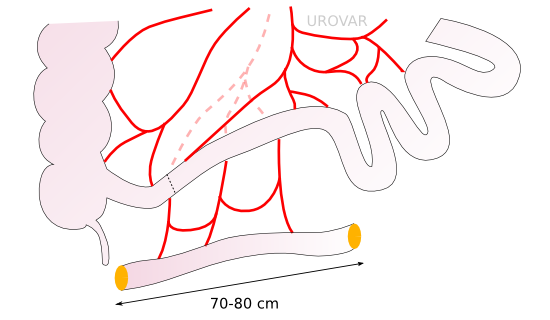
Il est alors détubulé (ouvert sur un côté) et remodelé pour pouvoir créer un réservoir, dont l'extrémité est suturée à l'urèthre.
Une sonde urinaire est maintenue plusieurs semaines, puis la rééducation est débutée. Elle consiste à apprendre à ressentir le remplissage de la néovessie, car les sensations habituelles ont disparu, puis à apprendre à uriner et à se retenir. Une incontinence est habituelle au début, mais peut rester définitive.
Les urines comprennent désormais du mucus, mais cela ne pose pas de problème en soi. Un régime particulier est nécessaire car l'intestin grêle va réabsorber certains ions contenus dans les urines.
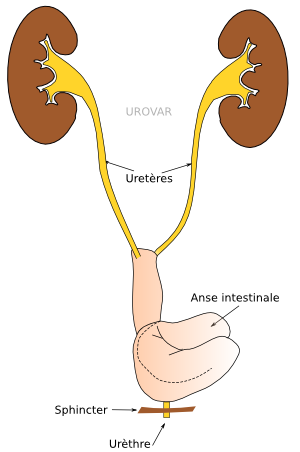
Systèmes de stomie continente
Une poche intestinale est confectionnée, le plus souvent avec du colon et non de l'intestin grêle. Une communication antireflux est mise en place et abouchée à la peau (stomie).
La poche peut se remplir normalement mais doit être vidangée régulièrement à l'aide d'un cathéter. L'autonomie est bonne, mais le risque infectieux est significatif. Ce type de dérivation est devenu très rare (devant les progrès faits dans les appareillages de stomie) et réservé à des situations très particulières.
Les variantes les plus connues sont les poches de Mayence ou de Miami.
voir l'article dérivations non continentes
Télécharger les fiches information de l'Associatin Française d'Urologie :
Néovessie / Entérocystoplastie
Dérivations cutanées continentes
Dérivations Urinaires Non Continentes
Après une cystectomie (ablation de la vessie) pour cancer de vessie ou en cas de vessie détruite qui fait prendre le risque de destruction des reins, il est nécessaire que l'élimination des urines puisse continuer à se faire.
Pour cela, il faut que l'écoulement se fasse soit directement à l'exterieur, soit par l'intermédiaire d'un réservoir.
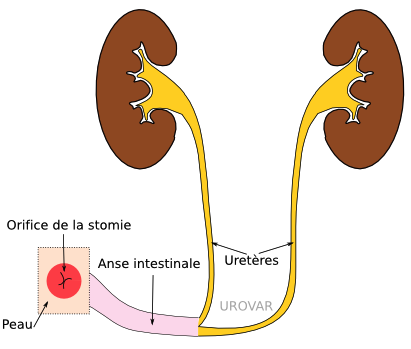
En cas de dérivation non continente, les urines sont expulsées directement vers l'extérieur, sans pouvoir être stockées. Un orifice artificiel est crée (stomie) le plus souvent à droite et un peu plus bas que l'ombilic (nombril). Il est nécessaire de poser une poche collectrice sur la peau.
L'intervention d'un(e) stomathérapeute, la veille de l'intervention, permet de se rendre compte de l'aspect et surtout de repérer l'endroit où l'appareillage sera le plus efficace.
Urétérostomie cutanée directe
La technique la plus simple consiste à mettre directement les uretères à la peau, idéalement du même côté (pour n'avoir qu'un appareillage). Parfois, il est nécessaire d'avoir un orifice de chaque côté, pour des raisons techniques.
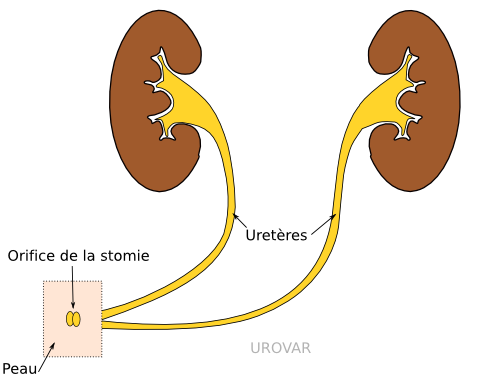
Cette technique est la plus simple, mais reste choisie par défaut. Elle est réservée aux patients très fragiles, chez qui la durée de l'intervention ou le risque d'une chirurgie intestinale est majeur.
Il est nécessaire de maintenir des sondes d'urétérostomie, à changer tous les 2 à 4 mois, qui vont de chaque rein vers l'extérieur, afin d'empêcher la peau de se refermer spontanément.
Urétérostomie cutanée transiléale dite de Bricker
C'est la technique de dérivation non continente la plus utilisée. Elle permet le drainage en continu des urines, mais sans la nécessité de maintenir des sondes dans les uretères.
Dix centimètres de la fin de l'intestin grêle (iléon) sont prélevés et isolés.
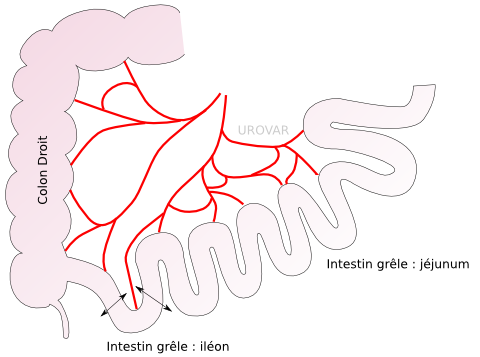
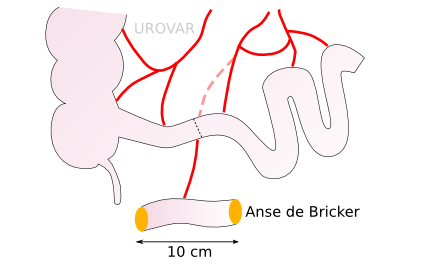
Les deux uretères sont abouchés à l'extrémité qui reste dans l'abdomen. L'autre extrémité est suturée à la peau (stomie).
Ce petit morceau d'intestin sert à protéger les voies urinaires des infections et simplifie la gestion des poches de stomie.
voir l'article Dérivations continentes
Télécharger les fiches d'information de l'Association Française d'Urologie :
Orchidectomie
Définition
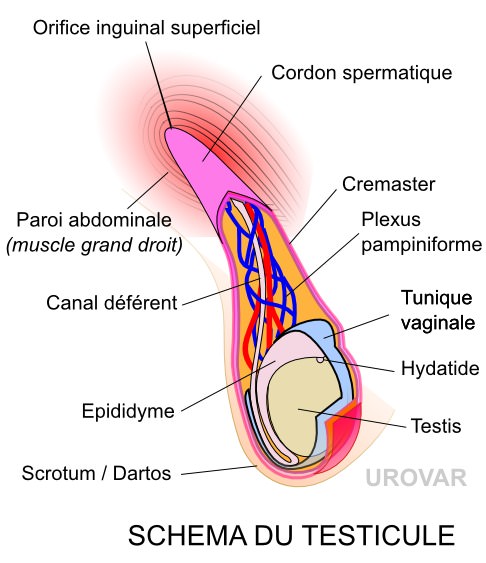
L'orchidectomie est l'ablation de tout ou partie du testicule selon qu'elle est totale ou partielle.
Puisqu'il existe un risque de stérilité, il est nécessaire de proposer préalablement une conservation du sperme (2 rendez-vous au CECOS suffisent).
Cette intervention nécessite une cicatrice le long du canal inguinal en cas de tumeur. Dans cette situation, elle consiste à enlever le testicule, l'épididyme, une partie du canal déférent, mais aussi les vaisseaux qui l'irriguent. En revanche, on laisse en place les enveloppes du testicule.
En cas d'orchidectomie partielle, seule une partie du testicule est enlevée. Malheureusement, s'il reste trop peu de tissu sain, le chirurgien peut décider, au milieu de l'intervention, d'enlever l'ensemble de la glande.
Cette intervention entraîne une hospitalisation courte.
Les complications sont rares, mais exposent notamment à un risque d'hémorragie / hématome et d'infection ou de cicatrisation tardive.
Une douleur chronique peut aussi survenir après l'intervention.
Fiche(s) d'information à télécharger
Télécharger le document d'information de l'Association Française d'Urologie :
Sphincter Artificiel Urinaire
Définition
Après traumatisme lors de l'accouchement chez certaines femmes ou traitement local du cancer de prostate pour les hommes (chirurgie, radiothérapie, curiethérapie, ablatherm), il arrive qu'une incontinence persiste, malgré des séances de rééducation régulières. Ce type de problème peut aussi apparaitre après cetains traumatismes ou maladies musculaires ou neurologiques.
Un traitement chirurgical peut être proposé en complément. Il est adapté aux antécédents et au type d'incontinence.
Qu'est)-ce qu'un sphincter artificiel urinaire?
En cas d'incontinence moyenne à sévère, un sphincter artificiel peut être proposé. Il consiste à poser un petit réservoir gonflable circulaire autour de l'urèthre. La pression sur la pompe placée dans la bourse ou la grande lèvre ouvre alors le sphincter pendant 1 à 2 minutes. La fermeture se fait automatiquement.
Il est positionné via deux cicatrices de quelques centimètres à la racine les bourses et dans le pli inguinal.
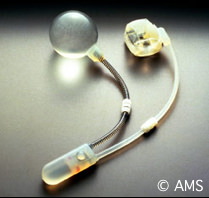
Le corps de la prothèse est placé au niveau de l'urèthre bulbaire chez l'homme ou sous la vessie chez la femme , le réservoir sous la paroi abdominale et la pompe dans les bourses ou une grande lèvre.
L'anesthésie peut être générale ou loco-régionale (rachi-anesthésie).
L'hospitalisation généralement de courte durée (maxi 72h). Le sphincter est mis en service un mois après la pose.
Les risques liés à l'intervention sont faibles et sont liés soit à un rejet soit à une infection de la prothèse. Certaines maladies comme le diabète ou la prise de certains médicaments exposent à des risques augmentés de complications. Dans de rares cas, une explantation peut être nécessaire, le temps que tissus cicatrisent.
A long terme, il arrive que le sphincter soit moins efficace. Une révision de celui-ci avec changement d'une des parties peut petre proposée.
Fiche(s) d'information à télécharger
Télécharger le document d'information de l'Association Française d'Urologie :
Pose de sphincter artificiel chez la femme
Pose de sphincter artificiel chez l'homme
Ablation / Explantation de sphincter artificiel :
Cure d'incontinence par bandelette sous-uréthrale pour homme : TOMS
Définition
Après chirurgie des voies urinaires, il arrive qu'une incontinence persiste, malgré des séances de rééducation régulières.
Un traitement chirurgical peut être proposé en complément. Il est adapté aux antécédents et au type d'incontinence.
En cas d'incontinence modérée à moyenne, une bandelette sous uréthrale peut être proposée. Elle est positionnée via une cicatrice de 4 cm sous les bourses et de petites cicatrices de chaque côté de celles-ci, voire au dessus du pubis.
Le corps de la prothèse est placé au niveau de l'urèthre bulbaire et ses branches passées par voie transobturatice. TOMS signifie Trans Obturator Male Sling.
Les risques sont faibles, mais non nuls et l'hospitalisation généralement de courte durée (maxi 48h).
L'anesthésie peut être générale ou par rachi-anesthésie.
La tolérance est habituellement très bonne.
L'efficacité est totale dans 50% des cas et partielle dans 20 à 30% des cas. Les echecs sont possibles et doivent orienter vers d'autres solutions chirurgicales, qu'elles n'empêchent pas.
Fiche(s) d'information à télécharger
Télécharger la fiche de l'Association Française d'Urologie au format PDF : Bandelette sous uréthrale trans-obturatrice chez l'homme
Pelvectomie Antérieure
Définition
L'intervention concerne les femmes porteuse d'un cancer infiltrant la vessie et consiste en l'ablation de l'ensemble de la vessie, de l'utérus et la paroi antérieure du vagin.
Dans tous les cas, l'intervention est définitive, et les urines doivent être dérivées.
Les dérivations urinaires se répartissent en 2 catégories (cliquer pour accéder à l'article correspondant) :
Le choix de la dérivation dépend de la patiente, de ses antécédents, de son autonomie, mais aussi de la gravité initiale du cancer et de la nécessité ou non de débuter un traitement adjuvant rapidement.
Principes
Les durées d'intervention et les suites dépendent du système de dérivation choisi, mais il s'agit toujours d'une chirurgie lourde, de plusieurs heures.
Un séjour en soins continus est nécessaire quelques jours.
L'intervention se fait majoritairement par laparotomie (chirurgie ouverte) ou par cœlioscopie. Contrairement aux idées reçues, aucun technique n'a démontré de bénéfice par rapport à une autre et la technique idéale est celle que votre chirurgien maîtrise le mieux.
Après l'intervention, des drains ont été mis en place au niveau abdominal. Moins systématique, une sonde urinaire peut être posée, de même qu'une sonde nasogastrique pour vider l'estomac.
Le lever se fait dès le lendemain, pour réduire le risque de phlébite, en association à un traitement anticoagulant et au port de bas de contension.
L'alimentation se fait après quelques jours, progressivement.
La durée d'hospitalisation dépend de nombreux paramètres, mais reste relativement longue (de une à trois semaines). La convalescence est d'au moins un mois.
Risques
Les risques per-opératoires sont anesthésiques ou chirugicaux. Le risque hémorragique est significatif et une transfusion peut être nécessaire.
En post-opéraoire précoce, c'est à dire durant les premiers jours, la patiente peut être exposée à un saignement (pouvant nécessiter une transfusion ou une reprise chirurgicale), une infection pouvant aller à la péritonite, une occlusion intestinale ou une reprise lente du transit, une thrombose veineuse profonde voire une embolie pulmonaire, une fistule urinaire. Ces risques de complications sont les plus classiques et sont surveillés de près. D'autres évènements peuvent survenir, mais plus rarement et sont exposés dans les documents téléchargeables ci-dessous.
En post-opératoire tardif, des sténoses (rétrecissements) des sutures peuvent entraîner un blocage rénal ou des infections. L'occlusion intestinale, l'éventration ou des anomalies de la stomie sont aussi possibles.
En cas de néovessie, une incontinence prolongée est classique mais peut être définitive. Chez les femmes, le risque de rétention est plus important et peut nécessiter des autosondages.
Enfin, il existe des complications spécifiques à la dérivation urinaire, dont l'importance est liée au type de dérivation choisie : diarrhée, carence en vitamines, troubles métaboliques (acidose,...)
Fiche(s) d'information à télécharger
Télécharger le document d'information de l'Association Française d'Urologie :
Prolapsus génital : Voie vaginale (Colpopéronéorraphie)
Définition
Cette intervention consiste à traiter un prolapsus génital par voie vaginale. Elle est une alternative à la promontofixation cœlioscopique.
Ce traitement est proposé en cas de gêne chronique, car le prolapsus n'a pas de conséquence vitale. Il peut exister des symptomes, notamment urinaires, secondaires au prolapsus, comme la dysurie, les impériosités, une rétention chronique, des infections urinaires.
L'intervention se fait en position gynécologique et consiste en la réalisation d'un plan de renfort sous la vessie et en avant du rectum. Les cicatrices sont situées dans le vagin.
Bien qu'exposant à un nombre significatif d'érosions vaginales, des prothèses peuvent parfois être mises en place par voie vaginale. Cela nécessite une survellance régulière par votre chirurgien par la suite.
La chirurgie du prolapsus sans prothèse
Après l'intervention, une incontinence d'urine peut être démasquée. C'est à dire que l'incontinence peut être masquée par le prolapsus. Elle deviendra alors évidente après la chirurgie. Lorsque cela est connu, une bandelette sous uréthrale sera mise en place durant la même procédure. Sinon, cela peut être pratiqué quelques semaines plus tard, voire plus.
L'intervention est efficace anatomiquement à 90%, mais le risque de récidive reste élevé en cas d'efforts chroniques.
Depuis février 2020, la règlementation interdit la pose de prothèses par voie vaginale dans le cadre du prolapsus (pas de l'incontinence).
Enfin, la réalisation d'une chirurgie du prolapsus est soumise à l'obligation de présentation du dossier en RCP (réunion de concertation pluridisciplinaire) associant les urologues et gynécologues.
Révisé 10/2021
Fiche(s) d'information à télécharger
Télécharger le document d'information de l'Association Française d'Urologie :
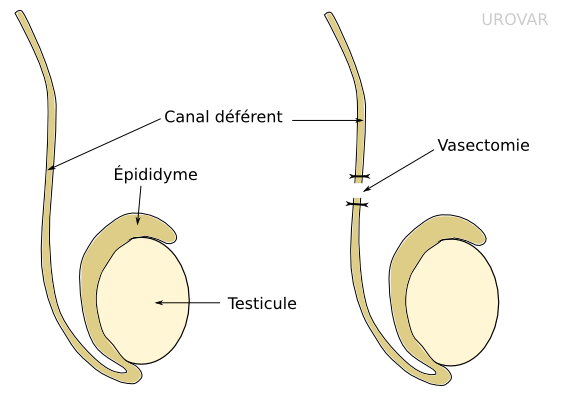
Vasectomie
Définition
Cette intervention, à visée contraceptive, consiste à sectionner et ligaturer le canal déférent de chaque côté, à l'aide de petites incisions sur le scrotum (la peau des bourses). Elle se pratique en ambulatoire.
Cette intervention longtemps interdite est désormais réalisable, sous strict contrôle de la loi. Un délai de réflexion de 4 mois est obligatoire entre la première demande et la consultation de préparation à l'intervention. Ce deuxième rendez-vous est obligatoire pour s'assurer que les informations ont été bien assimilées par le patient.
Il est important de bien comprendre les points suivants :
- La vasectomie doit être considérée comme définitive. En cas de reperméabilisation, les taux de réussite sont très faibles. Le choix de ce mode de contraception doit être certain.
- Si l'accord de la partenaire n'est pas nécessaire sur le plan légal pour réaliser cette intervention, il est conseillé de la faire participer à la décision.
- La stérilisation n'est efficace qu'après quelques mois (3 à 6 mois) et doit être contrôlée par un spermogramme.
- La contraception classique doit être maintenue tant que le spermogramme retrouve toujours des spermatozoïdes.
- Une conservation prélable du sperme est possible dans un centre agréé. Elle est à la charge du demandeur. Le sperme ne pourra servir qu'au demandeur.
Les suites opératoires habituelles sont simples. Des soins locaux sont à réaliser soi-même pendant quelques jours. La douche est possible dès le lendemain, mais pas les bains. La reprise de l'activité sexuelle est possible dès qu'on se sent prêt.
La vasectomie comporte peu de complications qui restent rares : une hémorragie ou un hématome ou une infection du site opéré, pouvant éventuellement nécessiter une réintervention. Des douleurs chroniques de la cicatrice. Un échec de la stérilisation liée à une reperméation naturelle du canal déférent. Une deuxième procédure est alors indiquée.
Révisé 11/19
Fiche(s) d'information à télécharger
Télécharger le document d'information de l'Association Française d'Urologie :
Urétéroscopie
Définition
Cette intervention consiste à explorer l'uretère et le bassinet à l'aide d'un endoscope.
Elle est proposée pour du diagnostic (suspicion de tumeur de l'uretère par exemple), mais aussi, et surtout, à visée thérapeutique, notamment en cas de calcul urinaire, de tumeur ou de sténose (rétrécissement) quelle qu'en soit la cause.
L'urétéroscope rigide permet le passage d'instruments plus gros, mais ne permet pas de voir dans les calices, voire tout le bassinet.
L'urétéroscope souple est plus fin et permet de voir l'ensemble des cavités rénales, mais est peu utile pour l'uretère.
L'hospitalisation est courte voire ambulatoire et la procédure peu douloureuse en post-opératoire. Parfois, une sonde double J est mise en place afin d'éviter que l'œdème post-opératoire n'entraîne de colique néphrétique, ou en cas de traumatisme, en général sans conséquence.
Deux complications peuvent survenir :
- l'infection urinaire post-opératoire (prévenue en partie par le contrôle de la stérilité des urines).
- exceptionnelle mais sévère, l'avulsion ou stripping de l'uretère. Dans ce cas, l'uretère est arraché. Une réimplantation simple ou plus complexe, utilisant un fragment d'intestin (urétéro-iléoplastie) peut être alors réalisée durant le même temps opératoire, avec un taux d'échec important. Le risque est alors la destruction ou l'ablation du rein.
Révisé 03/20
Fiche(s) d'information à télécharger
Télécharger le document d'information de l'Association Française d'Urologie :
Prothèse urétrale / Prothèse prostatique
Définition
Intervention proposée en cas de rétention urinaire résistante aux traitement médicaux chez des patients trop fragiles pour subir une intervention chirurgicale du type résection de prostate ou adénomectomie voie haute. Ce type de traitement peut être choisi à titre transitoire.
Épreuve thérapeutique, l'intervention peut permettre de s'assurer qu'une résection de prostate sera efficace ou n'entrainera pas d'incontinence systématique. Il permet d'éviter un cathéterisme prolongé chez des patients ayant une contre indication transitoire.
Une prothèse peut aussi être placée dans l'urèthre en cas de sténose multirécidivante malgré les traitements chirurgicaux (uréthrotomie)
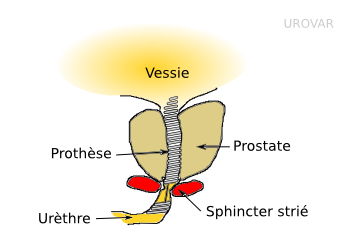
Cette intervention peut être réalisée sous anesthésie locale et consiste à introduite une prothèse en forme de ressort dans l'urètre prostatique afin d'en écarter les lobes. Le sphincter, n'est pas ouvert afin de maintenir la continence, sinon il s'agit d'une sphinctérotomie prothétique.
Il existe des prothèses transitoires posées pour quelques mois et des prothèses définitives.
Fiche(s) d'information à télécharger
Télécharger le document d'information de l'Association Française d'Urologie :
Sonde double J / Sonde JJ
Définition
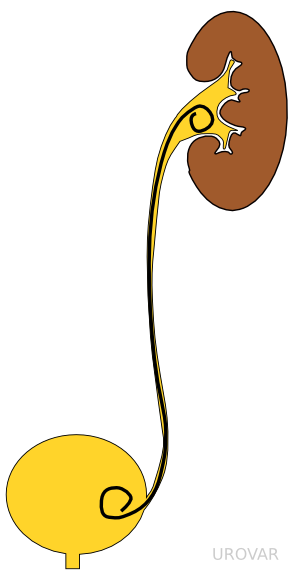
Une sonde double J est une endoprothèse (prothèse interne) qui va du bassinet du rein vers la vessie. Cette sonde est tubulaire et perforée de nombreux trous afin que les urines puissent passer à l'intérieur.
Cette sonde permet de forcer le drainage des urines vers la vessie et est mise en place afin de traiter ou de prévenir une obstruction du rein.
La mise en place se fait par les voies naturelles sous anesthésie générale. Rarement, lorsque la pose ne peut se faire par les voies naturelles, il est nécessaire de passer par le rein (néphrostomie).
Cette sonde est parfois mal tolérée, entrainant des douleurs, du sang dans les urines ou une sensation de cystite. Son maintien doit être le plus court possible et cette durée dépend de la pathologie. En cas de maintien prolongé, la sonde doit être changée après plusieurs mois.
Qu'est-ce qu'une sonde double J
Fiche(s) d'information à télécharger
Télécharger le document d'information de l'Association Française d'Urologie :
Résection de Vessie (RTUV)
Définition
Cette intervention consiste à enlever par endoscopie (caméra par les voies naturelles) un ou plusieurs polypes de la vessie.
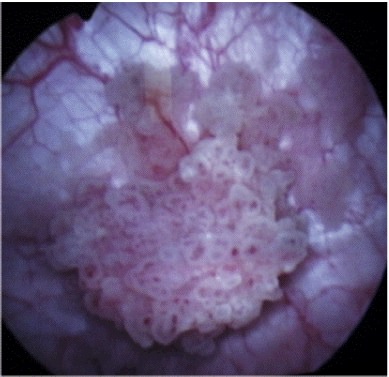
Le nom courant est Résection Trans-Urétrale de Vessie (RTUV).
Le polype est retiré par fragments et envoyé en analyse anatomopathologique.
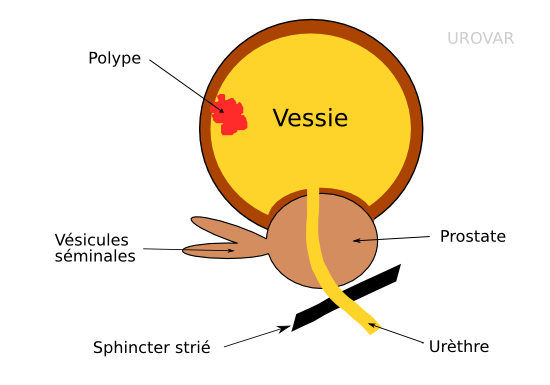
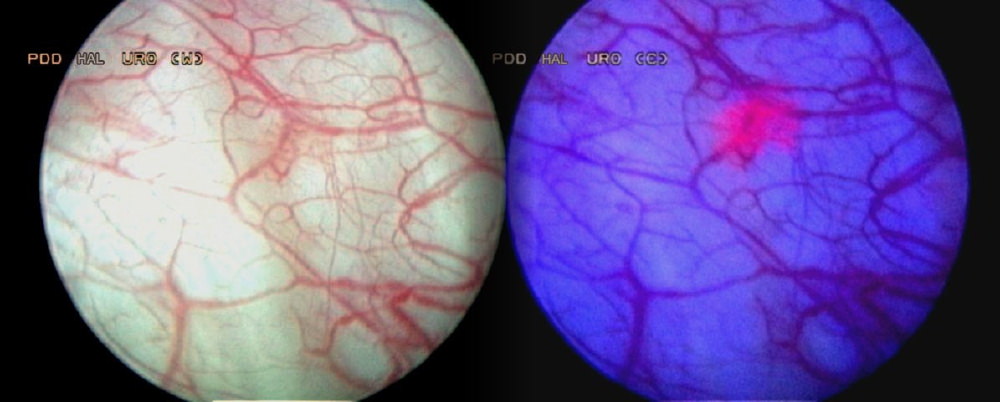
Dans certaines situations, l'intervention peut être réalisée avec l'aide d'Hexvix®. Ce colorant des cellules tumorales est injecté dans la vessie 1h avant l'intervention et permet un meilleure visibilté des petites lésions .
Une sonde urinaire, avec irrigation de sérum physiologique, est laissée en place le temps que les urines soient claires. Des lavages à la seringue peuvent être réalisés.
Cette sonde peut entrainer des douleurs à type d'envie brutale et violente d'uriner (spasmes de vessie). Un traitement spécifique existe.
La sortie a lieu après l'ablation de la sonde.
En cas de traitement anticoagulant, la durée d'hospitalisation peut être augmentée.
Une irritation post-opératoire est classique et peut durer plusieurs semaines.
Voir suites opératoires de la résection de vessie.
Fiche(s) d'information à télécharger
Télécharger le document d'information de l'Association Française d'Urologie :
Résection trans-urétrale de la vessie
Résection trans-urétrale de vessie avec fluorescence (Hexvix®)
Résection de prostate (RTUP)
Définition
Cette intervention consiste à enlever l'adénome prostatique par voie endoscopique, c'est à dire à l'aide d'une caméra, par les voies naturelles. Il n'y a pas de cicatrice externe. Le nom officiel est Résection Trans-Urétrale de Prostate (RTUP).
Cette intervention est remplacée par l'adénomectomie voie haute (AVH) en cas de volumineuse prostate.
L'adénome est retiré, par petits fragments, soit à l'aide d'un courant électrique, soit d'une fibre laser. Ces fragments sont retirés avant la fin de l'intervention et envoyés en analyse anatomopathologique. Certains types de laser vaporisent le tissu prostatique et ne permettent pas cette analyse.
Un drainage par sonde urinaire avec irrigations est laissé en place, afin d'éviter qu'un caillotage ne se forme dans la vessie. Des lavages à la seringue peuvent être réalisés en sus.
Cette sonde peut entrainer des douleurs à type d'envie brutale et violente d'uriner (spasmes de vessie). Un traitement spécifique existe.
La sortie a lieu lorsque la sonde urinaire est retirée.
Une gène persiste en post-opératoire pendant plusieurs semaines, car la cicatrisation est lente. Voir Suites opératoires de la Résection de prostate.
Cette chirurgie comporte des risques d'hémorragie / transfusion ou d'infection, comme toutes les interventions chirurgicales. En revanche, elle expose à l'éjaculation rétrograde (le sperme ne sort plus par la verge lors de l'éjaculation). Il peut y avoir une incontinence, souvent transitoire et exceptionnellement définitive. Il n'y a habituellement pas de troubles de l'érection par la suite.
Fiche(s) d'information à télécharger
Télécharger le document d'information de l'Association Française d'Urologie :
Résection trans-urétrale de la prostate (technique classique)
Pour les autres techniques voir les pages appropriées :
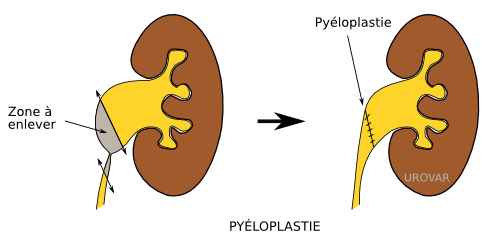
Pyéloplastie (Cure de jonction)
Définition
La pyéloplastie consiste à remodeler la jonction pyélourétérale, lorsqu'elle est rétrécie et entraîne des complications rénales.
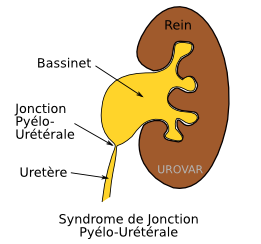
Le syndrome de jonction peut entraîner des douleurs, une altération de la fonction rénale ou des infections sévères du rein. Dans ces situations, le traitement chirurgical est proposé.
Majoritairement réalisée sous cœlioscopie, la pyéloplastie consiste à retirer la jonction entre le bassinet et l'uretère et à suturer entre elles (anastomoser) les zones saines.
Elle peut être réalisée par voie endoscopique en cas de récidive (pyélotomie).
L'intervention nécessite la mise en place d'une endoprothèse dite double J pendant plusieurs semaines ainsi qu'une sonde vésicale plusieurs jours.
Les résultats sont avant tout fonctionnels, permettant un bon drainage du rein vers l'uretère dans 90% des cas. En revanche, le bassinet reste longtemps, voire définitivement, dilaté. Cet aspect à l'imagerie n'est pas signe de mauvais résultat.
Fiche(s) d'information à télécharger
Télécharger le document d'information de l'Association Française d'Urologie :
Pyéloplastie (Intervention pour syndrome de la jonction pyélo-urétérale)
Prostatectomie totale / radicale
Définition
Cette intervention consiste en l'ablation de l'ensemble de la prostate et des vésicules séminales pour traiter un cancer localisé de la prostate.
La prostatectomie radicale ne doit pas être confondue avec l'adénomectomie voie haute qui consiste à n'enlever que l'adénome de prostate, afin de traiter des troubles urinaires.
Une sonde urinaire est placée pour une durée de 7 jours par les voies naturelles, pour faciliter la cicatrisation des sutures internes.
Un drain est aussi laissé en place transitoirement.
L'alimentation et le lever ont lieu très précocément.
Comme toute intervention chirurgicale, il existe un risque d'hémorragie (pouvant nécessiter parfois une transfusion) ou d'infection post-opératoire. Un traitement adapté est alors proposé, pouvant parfois nécessiter une réintervention.
Lors de l'ablation de la sonde urinaire, il est classique d'avoir une incontinence majeure. Celle-ci va progressivement diminuer puis disparaître dans les semaines qui suivent. Une rééducation secondaire est proposée pour accélérer le retour à la normale. On peut aussi proposer quelques séances de rééducation pré-opératoires. Dans 10% des cas, cette incontinence peut être définitive et nécessitera une intervention complémentaire.
La prostatectomie radicale tient aussi sa mauvaise réputation des difficultés d'érections qu'elle crée. Une conservation nerveuse peut être proposée, si certains critères de sécurité sont respecté.
Néanmoins, cette conservation augmente les chances de récupération, sans rien garantir. Une rééducation par injections intra-caverneuses doit être proposée dans les 3 mois qui suivent la chirurgie. Un traitement médical peut s'y substituer en cas de troubles légers.
Il est connu que la chirurgie n'est pas le seul facteur négatif sur les érections. Le stress du patient, mais aussi l'attitude du couple vis à vis de la sexualité sont des facteurs très importants de perte ou de récupération des érections.
Existe-t'il une meilleure méthode pour opérer?
La prostatectomie peut être réalisée par voie ouverte (laparotomie), cœlioscopie ou cœlioscopie robot-assistée. Malgré les progrès médicaux, il est admis qu'aucune technique n'est supérieure aux autres sur le plan médical, oncologique et fonctionnel.
L'intérêt de la chirurgie cœlioscopique réside dans le taux inférieur de transfusion (notamment aux USA...) et la rapidité de l'autonomie, moyennant des difficultés techniques que la chirurgie à l'aide d'instruments robotisés a permis de gommer. Le taux de marges tumorales positives a pu alors se rapprocher de celui de la chirurgie ouverte. La durée du maintien de la sonde est identique .
A ce jour, aucune étude n'a démontré qu'il existe "une meilleure technique", contrairement à ce que disent certains médias.
Si les critères de récupération fonctionnelle sont primordiaux (continence, érections), la notion de tumeur résiduelle (appelée "marges") est aussi majeure car elle conditionne le taux de guérison et doit être la plus basse possible. Votre chirurgien vous informera sur les paramètres maîtrisables ou non pouvant influencer les résultats de la chirurgie.
Fiche(s) d'information à télécharger
Télécharger le document d'information de l'Association Française d'Urologie :
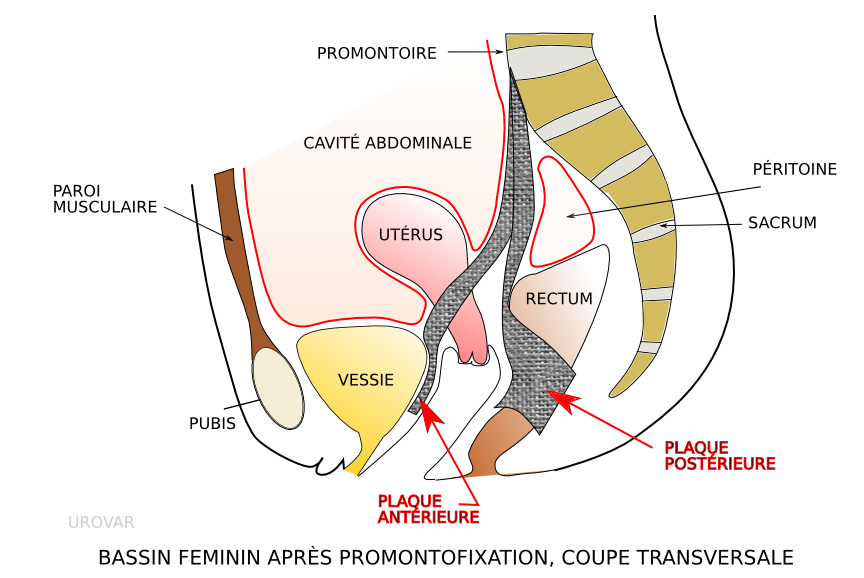
Prolapsus génital : Promontofixation
Définition
Il s'agit du traitement chirurgical par voie abdominale du prolapsus génital.
Généralités sur la promontofixation
Ce traitement est proposé en cas de gêne chronique, car le prolapsus n'a pas de conséquence vitale. Il peut exister des symptomes, notamment urinaires, secondaires au prolapsus, comme la dysurie, les impériosités, une rétention chronique, des infections urinaires.
L'intervention consiste à fixer une ou deux prothèses non résorbables aux organes pelviens pour les tirer vers le haut et les "remettre en place". La fixation de ces prothèses se fait sur le promontoire, qui est la partie la plus antérieure de la colonne vertébrale, située quelque centimètres sous l'ombilic.
L'utilisation de prothèses en pelvi-périnéologie est-elle dangereuse?
Le maintien de l'utérus est préférable, mais n'est pas impératif.
Actuellement, cette intervention, inventée au début du XXè siècle, se fait par voie cœlioscopique. La réalisation de l'intervention au robot (cœlioscopie robot-assistée) n'apporte aucun bénéfice à ce jour.
En cas de difficulté majeure ou de complication per-opératoire, la cœlioscopie peut être interrompue et convertie en chirurgie ouverte, mais cela reste exceptionnel.
Les complications (hémorragies, infection) sont rares, mais peuvent être sévères et nécessiter une réintervention.
Après l'intervention, une incontinence d'urine peut être démasquée. C'est à dire que l'incontinence peut être masquée par le prolapsus. Elle deviendra alors évidente après la promontofixation. Lorsque cela est connu, une bandelette sous uréthrale sera mise en place durant la même procédure. Sinon, cela peut être pratiqué à distance.
L'intervention est efficace anatomiquement à 90%, mais le risque de récidive reste élevé en cas d'efforts chroniques. La plupart des récidives restent sans conséquences et ne nécessitent pas de nouvelle intervention.
Elle est réputée plus efficace sur le long terme que la chirurgie par voie vaginale, car elle seule permet l'utilisation de prothèses.
Enfin, la réalisation d'une chirurgie du prolapsus est soumise à l'obligation de présentation du dossier en RCP (réunion de concertation pluridisciplinaire).
Révisé 10/2021
Fiche(s) d'information à télécharger
Télécharger le document d'information de l'Association Française d'Urologie :
Prolapsus génital (Cure de prolapsus par promontofixation coelioscopique)
Posthectomie
Définition
La posthectomie consiste à retirer le prépuce, soit parce qu'il est rétréci, soit parce qu'il présente une pathologie. Lorsqu'elle est réalisée pour des raisons religieuses, elle prend le nom de circoncision.
Le geste est simple et pratiqué en ambulatoire, sous anesthésie générale ou locale.
Le taux de complications de cette procédure est faible, même s'il n'est pas nul.
Des soins locaux sont à faire pendant 10 jours. Les bains et les rapports sont à éviter pendant 3 à 4 semaines.
Fiche(s) d'information à télécharger
Télécharger le document d'information de l'Association Française d'Urologie :
Néphrolithotomie percutanée
Définition
Cette intervention permet d'extraire des calculs rénaux volumineux à l'aide d'une optique placée au travers d'une petite cicatrice dans le dos.
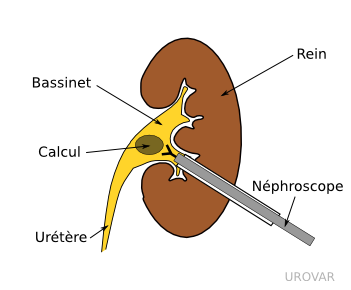
Cette intervention est en recul depuis l'avènement du laser pour les calculs, mais garde des indications.
Bien que la cicatrice soit petite, la durée d'hospitalisation est de 4-5 jours environ.
Fiche(s) d'information à télécharger
Télécharger le document d'information de l'Association Française d'Urologie :
Néphrectomie partielle
Définition
La néphrectomie partielle consiste à enlever une partie d'un rein, généralement tumorale.
Elle est recommandée pour les tumeurs de petite taille, facilement accessibles. Elle peut être aussi proposée pour des tumeurs plus importantes ou plus difficiles d'accès, lorsqu'une intervention fait prendre le risque d'une insuffisance rénale sévère et donc d'une dialyse. Le risque de complications précoces est plus important mais le bénéfice à moyen et long terme est prouvé. En effet, la survie à long terme est réduite chez les patients dialysés. On appelle cela une néphrectomie partielle de nécessité.
La chirurgie conservatrice dans les tumeurs rénales
La voie d'abord est soit la chirurgie ouverte, soit la cœlioscopie, éventuellement avec l'aide d'un robot chirurgical. Cette voie d'abord est choisie en fonction de la difficulté prévisible de l'intervention. La chirurgie robotique permet des résultats identiques à une chirurgie ouverte, avec une excellente tolérance.
Apport de la robotique dans la chirurgie du rein.
La chirurgie ouverte reste néanmoins la méthode la plus fréquemment employée, de part la diffusion des appareils (coût très important de la chirurgie robotique non prise en charge par la sécurité sociale), et un risque hémorragique supérieur à la Néphrectomie totale.
Principe : Le rein est libéré et ses vaisseaux repérés. Un clampage (blocage transitoire de l'artère rénale ou de l'une de ses branches) peut être réalisé, mais restera de courte durée, pour ne pas léser le rein sain.
La partie malade est sectionnée et enlevée.
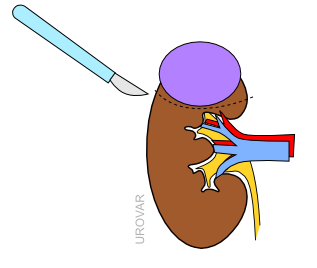
Des points de suture sont placés pour fermer les vaisseaux et la voie urinaire. La tranche de section du rein est refermée.
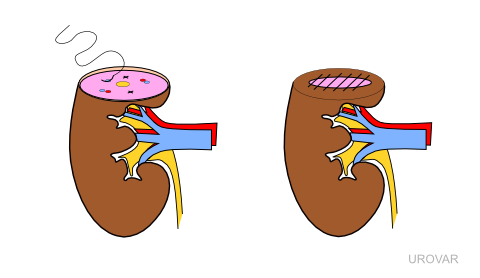
Des drains temporaires sont placés afin de surveiller une éventuelle hémorragie et éviter un hématome qui pourrait s'infecter. Une sonde urinaire est en place et sera retirée dans un délai qui dépend de l'intervention réalisée.
Le lever est possible et recommandé dès le lendemain de l'intervention. La reprise des boissons et de l'alimentation est possible dès que le transit reprend.
Le séjour dure moins d'une semaine et nécessite souvent un passage en soins continus, pour une meilleure surveillance des 48h post-opératoires.
La convalescence peut prendre plusieurs semaines.
Fiche(s) d'information à télécharger
Télécharger le document d'information de l'Association Française d'Urologie :
Lithotritie extracorporelle (LEC)
Définition
La LEC consiste à envoyer des ondes de chocs par voie externe sur un calcul de plus de 5 mm, pour le fragmenter et faciliter son expulsion. Sur le schéma, les ondes vont dans le sens de la flèche noire et sont représentées en vert. L'énergie est concentrée au niveau du calcul.
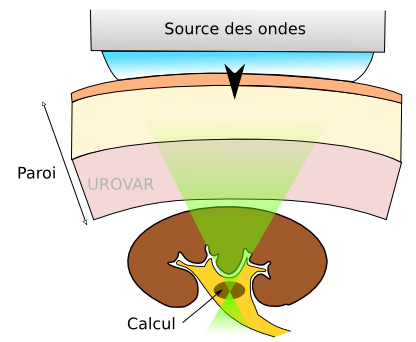
Ce traitement est souvent appelé "la baignoire", à cause de la forme des premiers appareils.

Les terme d'ultrasons est aussi employé, mais improprement, car l'appareil est assez bruyant... Enfin, il arrive régulièrement que la LEC soit confondue avec le traitement par laser. Dans ce dernier cas, une urétéroscopie est nécessaire.
La LEC est habituellement réalisée en ambulatoire, dure moins d'une heure avec l'installation, sous une anesthésie légère. Elle est plutôt bien tolérée.
Elle est contre-indiquée en cas de grossesse, d'infection urinaire ou de trouble de la coagulation.
Il est classique d'uriner du sang après et possible de faire une colique néphrétique dans les suites, mais cela n'est pas fréquent.
Qu'est-ce que la LEC?
Fiche(s) d'information à télécharger
Télécharger le document d'information de l'Association Française d'Urologie :
Kyste de l'épididyme
Définition
L'ablation d'un kyste de l'épididyme est proposée en cas de gêne ou de douleur (souvent modérée mais persistante) ou d'augmentation significative du volume de la bourse.
La différence avec la cure d'hydrocèle réside dans l'emplacement du liquide. Dans l'hydrocèle, la liquide entoure le testicule. Néanmoins, les interventions sont assez proches l'une de l'autre.
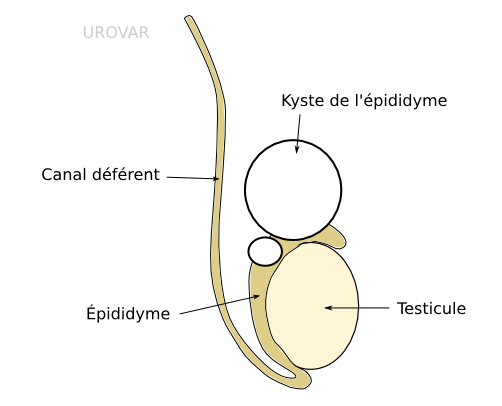
En cas de kystes multiples, l'ablation de l'épididyme peut être proposée. Cela s'appelle une épididymectomie.
Fiche(s) d'information à télécharger
Télécharger le document d'information de l'Association Française d'Urologie :
Cœlioscopie
Définition
La cœlioscopie ou laparoscopie est une voie d'abord chirurgicale utilisant de petits orifices par lesquels sont passés des trocards. Une optique avec une caméra et les instruments nécessaires sont passés par les différents trocards.
La cœlioscopie permet de réaliser un bon nombre d'interventions chirurgicales abdominales, en utilisant les techniques classiques de la chirurgie par laparotomie ("ouverte").
Elle présente un certain nombre d'avantages pour certaines interventions (néphrectomie, promontofixation, cholecystectomie,…). Ces avantages peuvent être très limités voire nuls pour d'autres.
Fiche(s) d'information à télécharger
Fiche AFU : Intervention par coelioscopie
Injection de toxine botulique
Définition
Qu'est-ce que le Botox intravésical?
L'injection de toxine botulique est réservée aux formes majeures d'impériosités vésicales, résistantes au traitements médicamenteux.
Elle nécessite une cystoscopie, avec une anesthésie adaptée à la pathologie initiale du patient. Les urines doivent être stériles, sinon un traitement antibiotique doit être pris depuis au moins 48h.
La toxine est injectée en 20 à 30 points dans la vessie. La procédure dure environ 15 minutes.
Ce traitement entrainant une diminution importante du fonctionnement de la vessie, l'apprentissage initial des autosondages est nécessaire.
Le risque post-opératoire immédiat reste modéré, et concerne surtout le risque d'hématurie.
Fiche(s) d'information à télécharger
Télécharger le document d'information de l'Association Française d'Urologie :
Injection de toxine botulique dans la paroi vésicale
TOT / Mini-bandelette
Définition
Cure d'incontinence par bandelette sous-uréthrale.
La TOT (Trans Obturator Tape) est une évolution de la TVT, qui a réduit nettement le risque de perforation vésicale. Elle a remplacé la TVT dans la majorité des indications depuis quelques années.
Il est important de comprendre que cette intervention ne résoud pas tous les problèmes d'incontinence et que son indication idéale est limitée aux femmes présentant une incontinence urinaire d'effort, chez qui la rééducation n'a pas été efficace.
Comment fonctionne la bandelette sous uréthrale?
Elle consiste en la mise en place d'une bandelette de matériau inerte d'un centimètre de large sous le canal de l'urèthre par une petite incision vaginale. Les extrémités de la prothèse sont passées sur les côtés via le trou obturateur (dans le bassin) vers l'avant, par une cicatrice dans chaque grande lèvre. Les nouvelles bandelettes (mini-bandelettes), ne nécessitent plus de cicatrice dans la lèvres, la bandelette étant fixé à la membrane obturatrice par un petit plot.
Comment se pose une bandelette?
L'hospitalisation est de courte durée. Un sondage est souvent réalisé pour les premières 24 heures.
Il est classique d'avoir une modification de la sensation de miction, notamment avec une diminution du jet urinaire. Des impériosités, souvent transitoires, sont possibles.
Le risque principal de cette intervention est l'obstruction, pouvant entraîner une rétention souvent transitoire, mais parfois prolongée. Dans ce cas, la bandelette sera sectionnée sans être retirée.
Il peut y avoir des ulcérations vaginales sur la prothèse, qui restent très rares, nécessitant une reprise de la cicatrice voire l'ablation de la prothèse.
Quels sont les risques de la pose de la bandelette?
En cas d'échec (environ 10%), une nouvelle bandelette peut être proposée, avec un mode de pose légèrement différent.
Des douleurs post-opératoires, parfois importantes, peuvent apparaitre à l'intérieur des cuisses. C'est généralement transitoire et spontanément résolutif. Les nouvelles générations de bandelettes n'auraient qu'exceptionnelement ce type de complication.
Enfin, il est important de ne pas se baigner (baignoire, mer, piscine) ou d'avoir des rapports sexuels tant que la cicatrisation n'est pas complète. Les douches sont autorisées.
Enfin, la pose de prothèse sous urétrale est soumise à l'obligation de validation préalable en RCP (Réunion de concertation pluridiscplinaire) associant urologues et gynécologues.
Révisé 10/2021
Fiche(s) d'information à télécharger
Télécharger le document d'information de l'Association Française d'Urologie :
Cure d'incontinence urinaire d'effort (Pose d’une bandelette TOT)
Incision cervico-prostatique
Définition
Intervention endoscopique visant à ouvrir le col vésical et réduire l'obstacle prostatique.
Elle est la plus simple réalisée dans le cadre de l'adénome de prostate, avec un taux d'éjaculation rétrograde de 25% "seulement", mais sans troubles de l'érection.
Il n'y a pas de tissus prostatique retiré (donc pas d'analyse), mais une simple incision.
Cette procédure est réservée aux petites prostates de moins de 40g, mais expose à un risque de réintervention de 25% dans les 3 ans.
L'hospitalisation est de courte durée et la sortie survient quand les urines sont satisfaisantes sans irrigation.
Une gêne urinaire post-opératoire peut durer plusieurs semaines.
Le risque hémorragique ou infectieux post-opératoire reste modéré et le risque d'incontinence de 1%.
Vioir l'article Adénome de prostate
Fiche(s) d'information à télécharger
Télécharger le document d'information de l'Association Française d'Urologie : Incision cervico-prostatique
Hernie de l'enfant / hydrocèle communicante
Définition
Intervention visant à corriger une hernie de l'enfant, c'est à dire la présence d'anses intestinales dans le cordon testiculaire. L'hydrocèle communicante correspont à une petite hernie, où seul le liquide péritonéal passe. Il s'agit d'une pathologie qui peut disparaître spontanément avant l'âge de 2 ans. Au delà, une intervention sera proposée, mais sans urgence.
Ceci est lié à la non fermeture du péritoine dans la partie inguinale. Chez l'adulte, la hernie et l'hydrocèle ont une origine différente et n'ont pas de lien avec la hernie de l'enfant.
L'intervention est réalisée sous anesthésie générale, avec une petite incision au bas de l'abdomen. Le canal résiduel incriminé est repéré, ligaturé et sectionné. Le testicule n'est pas en cause, mais peut être fixé durant l'intervention.
Comme toute intervention, le risque d'hématome ou d'infection est présent mais faible.
Fiche(s) d'information à télécharger
Télécharger le document d'information de l'Association Française d'Urologie : Hydrocèle communicante / Hernie de l'enfant / Kyste du cordon
Hydrocèle (Cure d')
Définition
Intervention visant à réduire le volume du scrotum, lié à la présence de liquide autour du testicule, en supprimant la membrane à l'origine de la pathologie.
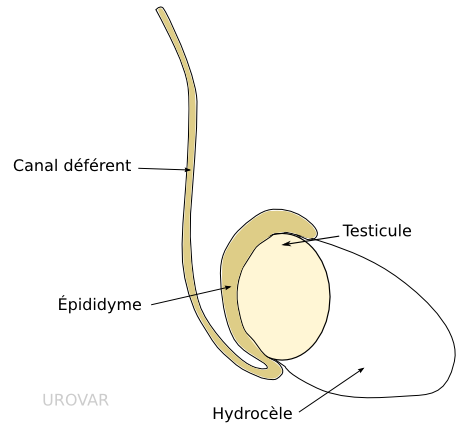
Il s'agit d'une pathologie bénigne, donc l'intervention sera réalisée en cas de gêne uniquement. Elle est préférée à la ponction qui expose à une récidive quasi systématiquement.
L'hospitalisation est de courte durée et l'intervention réalisée sous anesthésie générale le plus souvent.
L'incision se fait au niveau inguinal ou sur le scrotum. Il est classique de laisser un drain, car le risque d'hémorragie à distance est significatif, bien que généralement sans conséquences.
Le risque infectieux est faible, mais l'apparition d'un abcès est possible.
Il est nécessaire d'attendre quelques jours avant de reprendre une activité physique.
Le risque de récidive est extrêmement faible.
Fiche(s) d'information à télécharger
Télécharger le document d'information de l'Association Française d'Urologie : Hydrocèle (Intervention pour hydrocèle)
Cystectomie totale
Définition
L'intervention consiste en l'ablation de l'ensemble de la vessie, dans le cadre d'un cancer ou d'une maladie neurologique sévère après échec des traitements conservateurs.
Cystectomie totale :
Lors de maladies neurologiques, le geste peut être limité à la vessie.
Cystoprostatectomie totale :
En cas de cancer de vessie, chez l'homme, la prostate est habituellement retirée en même temps.
Pelvectomie antérieure :
Chez les femmes l'utérus et la paroi antérieure du vagin sont retirées en même temps, en cas de cancer de vessie.
Dans tous les cas, l'intervention est définitive, et les urines doivent être dérivées.
Les dérivations urinaires se répartissent en 2 catégories (cliquer pour accéder à l'article correspondant) :
Le choix de la dérivation dépend du patient, de ses antécédents, de son autonomie, mais aussi de la gravité initiale du cancer et de la nécessité ou non de débuter un traitement adjuvant rapidement.
Cystectomie et dérivation des urines
Principes
Les durées d'intervention et les suites dépendent du système de dérivation choisi, mais il s'agit toujours d'une chirurgie lourde, de plusieurs heures.
Un séjour en soins continus est nécessaire quelques jours.
L'intervention se fait par laparotomie (chirurgie ouverte) ou cœlioscopie. Contrairement aux idées reçues, aucun technique n'a démontré de bénéfice par rapport à une autre et la technique idéale est celle que votre chirurgien maîtrise le mieux.
À la différence du cancer de prostate, où la chirurgie peut être "minimaliste" et tenter de conserver les nerfs de l'érection, la cystectomie pour cancer doit être large d'emblée et expose très fréquemments aux troubles de l'érection.
Après l'intervention, des drains ont été mis en place au niveau abdominal. Moins systématique, une sonde urinaire peut être posée, de même qu'une sonde nasogastrique pour vider l'estomac.
Le lever se fait dès le lendemain, pour réduire le risque de phlébite, en association à un traitement anticoagulant et au port de bas de contension.
L'alimentation se fait après quelques jours, progressivement.
La durée d'hospitalisation dépend de nombreux paramètres, mais reste relativement longue (de une à trois semaines). La convalescence est d'au moins un mois.
Risques
Les risques per-opératoires sont anesthésiques ou chirugicaux. Le risque hémorragique est significatif et une transfusion peut être nécessaire.
En post-opéraoire précoce, c'est à dire durant les premiers jours, on peut être exposé à un saignement (pouvant nécessiter une transfusion ou une reprise chirurgicale), une infection pouvant aller à la péritonite, une occlusion intestinale ou une reprise lente du transit, une thrombose veineuse profonde voire une embolie pulmonaire, une fistule urinaire. Ces risques de complications sont les plus classiques et sont surveillés de près. D'autres évènements peuvent survenir, mais plus rarement et sont exposés dans les documents téléchargeables ci-dessous.
En post-opératoire tardif, des sténoses (rétrecissements) des sutures peuvent entraîner un blocage rénal ou des infections. L'occlusion intestinale, l'éventration ou des anomalies de la stomie sont aussi possibles.
En cas de néovessie, une incontinence prolongée est classique mais peut être définitive.
Enfin, il existe des complications spécifiques à la dérivation urinaire, dont l'importance est liée au type de dérivation choisie : diarrhée, carence en vitamines, troubles métaboliques (acidose,...)
Fiche(s) d'information à télécharger
Télécharger les documents d'information de l'Association Française d'Urologie :
Cystectomie totale pour cancer de vessie :
• Femmes :
Cystectomie totale / Pelvectomie antérieure
• Hommes :
Cystectomie totale / Cystoprostatectomie Radicale / Prostatocystectomie
Cystectomie partielle :
Cystectomie partielle pour tumeur de vessie
TVT
Définition
La mise en place de bandelette sous-uréthrale (BSU) est devenue la norme depuis une quinzaine d'années et permet un traitement rapide, efficace et peu agressif de l'incontinence urinaire d'effort.
Comment fonctionne la bandelette sous uréthrale?
La TVT (Tension free Vaginal Tape) est la première méthode (décrite en 1994) et celle qui a le plus de recul. Les autres techniques sont des évolutions du principe de la TVT, mais l'ont massivement supplanté. Elle garde une place lorsque les autres techniques ne sont pas efficaces.
L'intervention consiste en la pose d'une petite bandelette de matériau inerte, sous le canal de l'urèthre, par une petite incision dans le vagin. Les extrémités de la bandelette sont ensuite passée en avant, à l'aide d'aiguilles, qui sont sorties au dessus du pubis.
Comment se pose une bandelette?
Sa complication principale est la perforation vésicale (5 à 10%) lors de la pose de la prothèse. Elle peut nécessiter une mise au repos de la vessie par sondage urinaire et une réintervention à distance.
Il est important de comprendre que cette intervention ne résoud pas tous les problèmes d'incontinence et que son indication est limitée aux femmes présentant une incontinence urinaire d'effort, chez qui la rééducation n'a pas été efficace.
L'hospitalisation est de courte durée, souvent ambulatoire. Un sondage est parfois réalisé pour les premières heures.
Il est classique d'avoir une modification de la sensation de miction, notamment avec une diminution du jet urinaire. Des impériosités, souvent transitoires, sont possibles.
Le risque principal de cette intervention est l'excès d'efficacité, pouvant entraîner, dans certains cas, une rétention. Celle-ci est généralement transitoire, mais parfois prolongée. Dans ce cas, la bandelette sera sectionnée sans être retirée.
En cas d'échec (environ 10%), une nouvelle bandelette peut être proposée, avec un mode de pose légèrement différent.
Exceptionnellement, la prothèse peut entrainer des complications vésicales ou des douleurs retropubiennes tardives. Elle sera alors retirée complètement.
Quels sont les risques de la pose de la bandelette?
Enfin, il est important de ne pas se baigner (baignoire, mer, piscine) ou d'avoir des rapports sexuels tant que la cicatrisation n'est pas complète. Les douches sont autorisées.
L'utilisation de prothèses en chirurgie pelvipérinéale est-elle dangereuse?
Enfin, la pose de prothèse sous urétrale est soumise à l'obligation de validation préalable en RCP (Réunion de concertation pluridiscplinaire) associant urologues et gynécologues.
Révisé 10/2021
Révisé 10/2021
Fiche(s) d'information à télécharger
Télécharger le document d'information de l'Association Française d'Urologie :
Cure d'incontinence urinaire d'effort (Pose d’une bandelette TVT)
Cure d'incontinence urinaire d'effort chez la femme par bandelette sous uréthrale
Définition
La mise en place de bandelette sous-uréthrale (BSU) est devenue la norme depuis plus de 20 ans et permet un traitement rapide, efficace et peu agressive de l'incontinence urinaire d'effort.
Comment fonctionne une bandelette sous uréthrale?
Il existe plusieurs méthodes : TVT, TOT, ancrage osseux. Plus de 15 références existent! Chaque méthode a des avantages et inconvéniants spécifiques et le choix se fera en fonction du type d'incontinence, des antécédents de la patiente et des habitudes du chirurgien.
Il est important de comprendre que cette intervention ne résoud pas tous les problèmes d'incontinence et que son indication est limitée aux femmes présentant une incontinence urinaire d'effort, chez qui la rééducation n'a pas été efficace.
Comment se pose une bandelette?
L'hospitalisation est de courte durée. Un sondage est souvent réalisé pour les premières 24 heures.
Il est classique d'avoir une modification de la sensation de miction, notamment avec une diminution du jet urinaire. Des impériosités, souvent transitoires, sont possibles.
Quels sont les risques de la bandelette?
Le risque principal de cette intervention est l'excès d'efficacité, pouvant entraîner une rétention souvent transitoire, mais parfois prolongée. Dans ce cas, la bandelette sera sectionnée sans être retirée.
Il peut y avoir des ulcérations vaginales sur la prothèse, qui restent très rares, nécessitant une reprise de la cicatrice voire l'ablation de la prothèse.
En cas d'échec (environ 10%), une nouvelle bandelette peut être proposée, avec un mode de pose légèrement différent.
Enfin, il est important de ne pas se baigner (baignoire, mer, piscine) ou d'avoir des rapports sexuels tant que la cicatrisation n'est pas complète. Les douches sont autorisées.
L'utilisation de prothèses en chirurgie pelvipérinéale est-elle dangereuse?
Fiche(s) d'information à télécharger
Télécharger les fiches d'information de l'Association Française d'Urologie :
Cryptorchidie
Définition
L'intervention consiste à repositionner le testicule non descendu dans la bourse.
Cela s'appelle aussi une orchidopexie.
Dans les formes très sévères, deux interventions peuvent être nécessaires.
Chez les tout petits, il faut simplement surveiller, le testicule finissant parfois sa migration dans la première année. Enfin, un traitement médical à base d'hormones est possible, mais moyennement efficace et réservé aux formes peu importantes.
Cette intervention ne concerne que les enfants. La découverte d'un testicule non descendu chez l'adulte retrouve souvent un testis peu développé et expose à un risque de cancer majoré, impossible à surveiller. Dans ce cas, on réalise généralement la recherche et l'ablation du testicule concerné (orchidectomie).
Fiche(s) d'information à télécharger
Télécharger la fiche de l'Association Française d'Urologie au format PDF : Cryptorchidie
Cathéter suspubien
Définition
Il s'agit du drainage de la vessie par une ponction à travers la peau, au dessus du pubis.
Ce type de drainage est indiqué en cas d'impossibilité ou de contre-indication à passer une sonde par les voies naturelles.
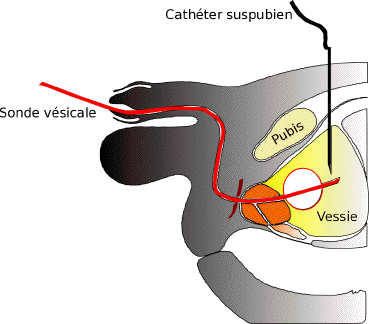
La ponction ne dure que quelques secondes et est réalisée sous anesthésie locale. Il est nécessaire d'avoir la vessie pleine.
Un tuyau sort par la peau est est relié à une poche. La tolérance est excellente, mais le site de ponction nécessite des soins réguliers.
Le cathéterisme sus-pubien permet le passage des urines par les voies naturelles.
Ce mode de drainage est aussi choisi en cas de rétention chronique chez un patient dépendant.
Fiche(s) d'information à télécharger
Télécharger la fiche de l'Association Françoaise d'Urologie au format PDF : Cathétérisme sus pubien
Néphrectomie totale ou élargie
Définition
Il s'agit de l'ablation chirurgicale d'un rein.
Indications :
- cancer du rein, kyste atypique suspect
- rein détruit avec complications
- rein polykystique avant greffe
- infection sévère avec risque vital (urgence)
- traumatisme sévère avec risque vital (urgence)
Cette intervention est réalisée soit par cœlioscopie (qui est la technique la plus utilisée), soit par chirurgie ouverte. La voie d'abord est choisie en fonction de l'indication, du risque opératoire, des antécédents et de l'anatomie du patient et des habitudes du chirurgien. Dans notre centre, la coelioscopie est très majoritaire. La chirurgie robotisée n'a aucun intérêt pour ce type d'intervention.
Peut-on conserver le rein?
S'il est préférable de conserver le maximum de tissus rénal, cela n'est pas toujours possible. Les critères de choix sont établis avant l'intervention. La néphrectomie totale est choisie lorsque la balance entre les bénéfices et les risques pris par une chirurgie partielle est trop déséquilibrée.
Principes et suites de l'intervention :
L'intervention consiste à pousser le colon, puis libérer le bord interne du rein, à côté duquel passent les gros vaisseaux (veine cave inférieure à droite et aorte à gauche). Cela permet d'isoler rapidement le rein en obturant puis en sectionnant l'artère puis la veine rénale. On fait de même avec l'uretère. Le rein est alors libéré de toutes les structures avoisinantes, puis mis dans un sac (en cœlioscopie) qui est extrait par l'incision la plus basse. Des drains sont alors posés pour surveiller l'absence d'hémorragie tardive et la paroi abdominale fermée.
Au réveil, le patient est porteur d'une ou deux perfusion(s) et d'une sonde urinaire. Parfois, une sonde nasale, qui draine l'estomac, a pu être posée pour éviter des vomissements au réveil.
Même si l'intervention se passe bien, un séjour aux soins intensifs peut être nécessaire, afin de surveiller l'absence d'hémorragie, d'insuffisance rénale ou d'autre complication.
La mise au fauteuil est aussi précoce que possible. Elle permet de réduire le risque de phlébite, associée au port de bas de contention et à la prise d'anticoagulants.
La reprise de la boisson puis de l'alimentation a lieu dès que possible, souvent dès le lendemain de l'intervention, sinon à la reprise des gaz.
La sonde urinaire est retirée dans les 48 heures.
La sortie a lieu dès que l'autonomie est acquise.
Un rendez-vous de contrôle auprès de votre chirurgien, avec un bilan sanguin est donné un mois après l'intervention.
Fiche(s) d'information à télécharger
Télécharger le document d'information de l'Association Française d'Urologie :
Adénomectomie prostatique voie haute
Définition
L’intervention a pour objectif l’ablation de l'adénome prostatique lorsqu'il est volumineux.
Seule la partie interne de la prostate est retirée (comme une orange, dont on ne retire que la pulpe), à la différence de la Prostatectomie Radicale où la glande entière est retirée pour le cancer de la prostate. C'est pourquoi le PSA n'est jamais nul après l'intervention.
Elle se déroule à ventre ouvert à l'aide d'une petite cicatrice juste au dessus du pubis. Deux techniques sont utilisées depuis des décenies : celle de Millin ou transcapsulaire (la vessie n'est pas ouverte) et celle de Hrynschak ou transvésicale. Le choix est fait en fonction de l'habitude du chirurgien et de paramètres comme le volume de la prostate ou l'existance d'un lobe médian. En revanche, les suites opératoires sont identiques.
Un drainage par sonde urinaire avec irrigations est laissé en place pour 5 à 7 jours classiquement, afin d'éviter qu'un caillotage ne se forme dans la vessie. Des lavages à la seringue peuvent être réalisés en sus.
Cette sonde peut entrainer des douleurs à type d'envie brutale et violente d'uriner (spasmes de vessie). Un traitement spécifique existe.
Un drain à travers la peau est laissé pendant 1 à 4 jours pour éviter un hématome ou un abcès.
Les fils / agrafes sont retirés après 7 à 14 jours.
Les suites sont les mêmes que pour la résection de prostate, exceptée une hospitalisation plus longue et la cicatrice apparente.
La sortie est possible lorsque tous les drains ont été retirés.
Cette chirurgie comporte des risques d'hémorragie voire de transfusion ou d'infection, comme toutes les interventions chirurgicales.
En revanche, elle expose plus spécifiquement à l'éjaculation rétrograde (le sperme ne sort plus par la verge lors de l'éjaculation). Il peut y avoir une incontinence, souvent transitoire et exceptionnellement définitive. Il n'y a habituellement pas de trouble de l'érection par la suite.
Article sur les suites post-opératoires habituelles : Adenomectomie voie haute.
Article sur la pathologie : ADENOME DE PROSTATE
Fiche(s) d'information à télécharger
Télécharger la fiche de l'Association Françoaise d'Urologie au format PDF : Adénomectomie prostatique chirurgicale






Comment se préparer à une chirurgie ambulatoire
Exactement comme pour une intervention en hospitalisation conventionnelle.
Vous devez avoir votre ordonnance de traitement avec vous à chaque consultation. De même, il faut venir avec les derniers examens biologiques ou radiologiques en rapport avec votre problème. C'est comme d'habitude, pour toute consultation : rien que du bon sens.
Bien lire les documents qui vous sont remis.
Bien comprendre les prescriptions et les consignes.
Poser toutes les questions nécessaires ! Il n’y pas de mauvaise question : si vous ne comprenez pas, c’est qu’on vous a mal expliqué, dans une certaine mesure.
Prévoir à l’avance votre retour à domicile, afin d’éviter les mauvaises surprises :
- Récupérez ce qu’il faut (médicaments, pansements) à la pharmacie avant votre intervention : vous n’aurez plus à y penser.
- Appelez votre infirmier(e) / kinésithérapeute pour organiser les soins à l’avance.
- Prévenez votre médecin traitant, même s’il reçoit aussi un courrier du chirurgien.
- Faites des courses et prévoyez les premiers repas, légers.
- Prévoyez des glaçons ou des poches de glace dans le congélateur si cela a été précisé par votre chirurgien.
- Prévoyez de ne pas conduire dans les 48 heures (au moins) qui suivent votre intervention.
- Ne prenez pas de rendez-vous majeur non médical dans les jours qui suivent.